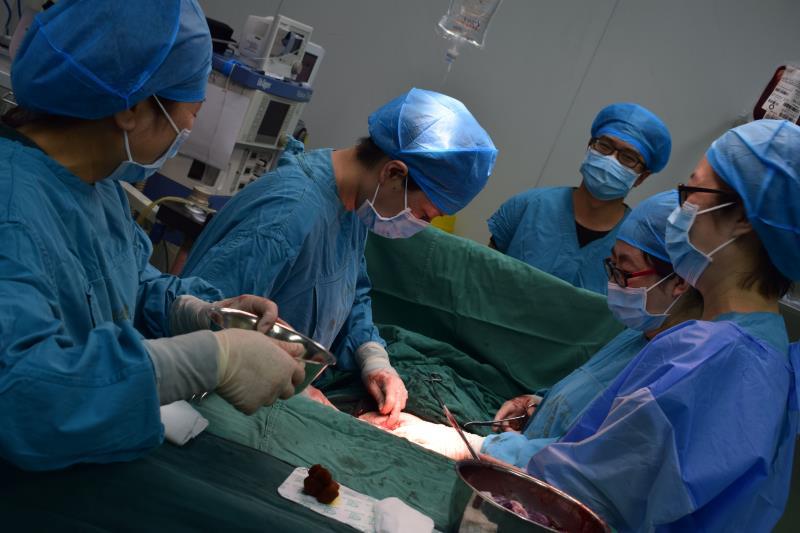
产科的夜晚永远都不是平静的,4月27日23:00时许,一位妊娠33+3周、双胎妊娠、凶险性前置胎盘的孕妇,再次在家发生出血,正在来院途中,科室接到她的求救电话,我院产二科医护人员立即做好接诊准备工作。孕妇入院后立即给抑制宫缩、止血、促胎肺成熟等对症治疗,出血停止了。大家刚松了口气。新的问题又出现了,胎心监护提示NST,提示胎儿可能缺氧,怎么办?凶险性前置胎盘是产科最严重的并发症之一,应该是充分准备好人力,物力,血源前提下的一个择期手术,如果不做手术,胎儿有死胎风险;如果做手术,现孕周仅33+3周,产后出血,早产儿预后不良等风险不容忽视,我们将病情和手术风险与家属也做了充分沟通,孕妇及家属思虑再三,要求继续保守治疗,暂不手术。我们一边给孕妇吸氧输液增强胎儿宫内氧贮备,一边严密监测胎心变化。凌晨5:40再次复查胎心监护,胎心率变异性仍不理想,且孕妇诉胎动减少。科室讨论后均考虑胎儿缺氧,建议立即行剖宫产手术。尽管之前对此孕妇已做了详细的检查,但考虑到此手术风险较大,我科立即上报医教科,联系新生儿科、手术室、输血科、放射科做好了充分的手术风险评估并制定了详细的手术计划及抢救预案,针对手术细节和风险防范再次与家属面对面充分沟通并取得其配合,手术室、麻醉科、产房、新生儿科、输血科也都立即到位做好抢救准备,有条不紊进行各项术前准备。一场战斗悄然开始了。7点钟赵雪卉副主任医师、蒋晓颖副主任医师及赵晶主治医师开始手术,当两声清脆的啼哭声响起,所有人都松了一口气,二女婴一个体重1700g,一个1600g,其中一女婴脐带隐形脱垂, 另一女婴脐带扭转。产妇的眼角溢出了激动的泪花。手术台上真正的战斗才刚刚开始,胎盘面积过大,上达宫底,向下覆盖宫颈内口,胎盘黏连,人工剥离后子宫下段前壁部分植入,医生紧密配合,迅速缝合止血,手术顺利完成,术中出血仅500ml,母子平安,8点手术结束了,守护在手术室外的家属们悬着的心终于放下了,连声的感谢。只有他们知道,昨夜我们在一起共同面对疾病,承担风险,赢得了母子平安。
类似的故事每天都会在产科上演,伴随着二胎政策的到来,产科的高危孕妇越来越多,虽然我们如履薄冰,但只要你们信任我们妇幼人,我们就和你们在一起,共同面对凶险的疾病,一起迎接健康和新生命的到来。
产二科 蒋晓颖












 宝鸡市妇幼保健院
宝鸡市妇幼保健院
 宝鸡市儿童医院
宝鸡市儿童医院
